Points clés
- La gastrite est la maladie gastro-intestinale la plus fréquente dans le monde.
- Plus de 50% de la population mondiale est porteuse d'Helicobacter pylori, principal facteur de la gastrite.
- Les symptômes varient de légers brûlures d’estomac à des douleurs sévères et des saignements.
- Un traitement standard combine antibiotiques, inhibiteurs de la pompe à protons et modifications du mode de vie.
- Prévenir, c’est souvent éviter les anti-inflammatoires non stéroïdiens, l’alcool excessif et le tabac.
Vous vous demandez quelle maladie du système digestif touche le plus de personnes ? La réponse se trouve dans une affection qui passe souvent inaperçue tant les symptômes peuvent être discrets : la maladie gastro-intestinale fréquente est en réalité la gastrite. Ce phénomène touche des millions d’individus chaque jour, mais il est souvent mal compris. Dans cet article, on décortique la cause principale, les signes à surveiller, le diagnostic et les traitements les plus efficaces, tout en comparant brièvement les autres pathologies digestives courantes.
Qu’est‑ce que la gastrite?
La gastrite désigne l’inflammation de la muqueuse de l’estomac. Elle peut être aiguë (apparition soudaine) ou chronique (persistante sur des mois ou des années). La forme chronique est de loin la plus répandue, souvent liée à une infection bactérienne ou à des habitudes de vie.
Pourquoi la gastrite est-elle la plus courante?
Trois facteurs majeurs expliquent son omniprésence :
- Infection à Helicobacter pylori: Cette bactérie, découverte en 1982, colonise l’estomac de plus de la moitié de la population mondiale. Elle détruit le mucus protecteur, favorisant l’inflammation.
- L’usage répété d’anti‑inflammatoires non stéroïdiens (AINS) comme l’ibuprofène ou l’aspirine, qui irritent la muqueuse gastrique.
- Consommation d’alcool, de tabac et d’aliments très épicés, qui aggravent la sécrétion d’acide et affaiblissent la barrière muqueuse.
Des études récentes menées par l’OMS et l’American College of Gastroenterology (2024) estiment que près de 35% des adultes souffrent d’une forme de gastrite non diagnostiquée.
Symptômes et diagnostic
Les signes varient d’une personne à l’autre. Les plus fréquents incluent:
- Douleurs ou brûlures épigastriques, souvent après les repas.
- Nausées, parfois vomissements.
- Sensation de satiété précoce.
- Flatulences et ballonnements.
- Dans les cas sévères, hématémèse (vomissement de sang) ou mélæna (selles noires).
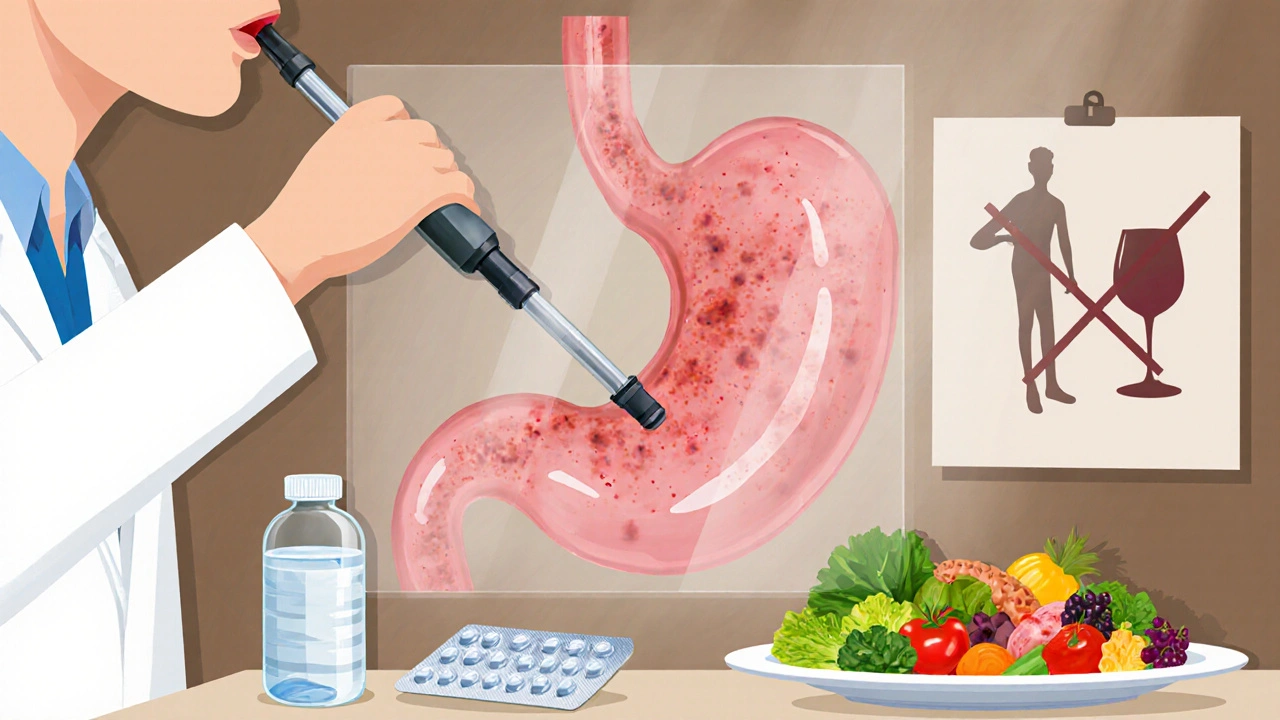
Le diagnostic repose sur:
- Une endoscopie pour visualiser la muqueuse et prélever des biopsies.
- Le test respiratoire à l’urée 13C, très sensible pour détecter Helicobacter pylori.
- Analyse sanguine pour rechercher des anticorps anti‑H.pylori.
Traitement standard
Le traitement se décline généralement en trois volets :
- Eradication de H. pylori: une combinaison de deux antibiotiques (amoxicilline+clarithromycine ou métronidazole) pendant 10‑14jours.
- Réduction de l’acidité gastrique: inhibiteurs de la pompe à protons (IPP) comme l’oméprazole ou le pantoprazole, pris pendant 4‑8semaines.
- Protection de la muqueuse: médicaments à base de sucralfate ou de dérivés de l‑bicarbonate.
Les modifications du mode de vie sont indispensables: arrêter le tabac, limiter l’alcool, privilégier une alimentation riche en fibres, fruits et légumes, et éviter les AINS sauf avis médical.
Comparaison rapide avec d’autres pathologies digestives fréquentes
| Maladie | Incidence mondiale | Principal facteur déclenchant | Traitement de première ligne |
|---|---|---|---|
| Gastrite | ~35% des adultes | Infection à Helicobacter pylori ou AINS | Eradication + IPP + changements de mode de vie |
| Ulcère gastroduodénal | ~10% de la population | H. pylori ou AINS à forte dose | Same as gastrite, parfois chirurgie |
| Reflux gastro‑œsophagien (RGO) | ~20% des adultes | Relaxation du sphincter œsophagien | IPPs, élévation de la tête du lit, perte de poids |
| Colite | ~7% (principale forme : colite ulcéreuse) | Réaction auto‑immune | Anti‑inflammatoires, immunosuppresseurs |
| Syndrome de l’intestin irritable (SII) | ~11% de la population mondiale | Stress, hypersensibilité du côlon | Régime FODMAP, probiotiques, psychothérapie |
Prévention et conseils du quotidien
Adopter quelques habitudes simples permet de réduire fortement le risque de développer une gastrite:
- Éviter les anti‑inflammatoires non essentiels; privilégier le paracétamol si besoin.
- Limiter la consommation d’alcool à moins de deux verres par jour pour les hommes et un verre pour les femmes.
- Ne pas fumer; le tabac augmente la production d’acide et retarde la guérison.
- Manger des repas équilibrés, riches en fibres, fruits, légumes et éviter les aliments très gras ou épicés.
- Gérer le stress par la marche, le yoga ou la méditation, car le cortisol favorise la sécrétion d’acide.

Quand consulter un professionnel?
Dans la plupart des cas, les symptômes légers s’atténuent avec le traitement et les changements de mode de vie. Cependant, certains signes justifient une prise en charge rapide:
- Saignements visibles (vomissements de sang ou selles noires).
- Douleurs abdominales intenses et persistantes (>2heures).
- Perte de poids inexpliquée.
- Vomissements répétés ou incapacité à garder les aliments.
Un gastroentérologue peut alors proposer un examen endoscopique complet, afin d’écarter d’autres pathologies graves comme le cancer gastrique.
Perspectives : l’avenir de la prise en charge de la gastrite
Les recherches actuelles se tournent vers des vaccins contre Helicobacter pylori et des probiotiques spécifiques capables de rétablir l’équilibre microbien de l’estomac. D’ici 2030, on s’attend à ce que le dépistage non invasif soit intégré aux bilans de santé annuels, réduisant ainsi l’incidence globale.
Foire aux questions
Qu’est‑ce qui différencie gastrite aiguë et gastrite chronique?
La gastrite aiguë apparaît soudainement, souvent après la prise d’AINS ou d’alcool, et dure quelques jours. La gastrite chronique persiste sur des mois ou des années, généralement liée à une infection à Helicobacter pylori ou à des facteurs de mode de vie répétés.
Comment savoir si je suis infecté(e) par Helicobacter pylori?
Le test respiratoire à l’urée 13C, le test sanguin d’anticorps ou la biopsie endoscopique sont les méthodes les plus fiables. Un résultat positif nécessite un traitement d’eradication antibiotique.
Les anti‑acides en vente libre peuvent‑ils remplacer les IPP?
Ils soulagent temporairement les brûlures d’estomac, mais ne guérissent pas la cause sous‑jacente. Les IPP sont recommandés pour une prise en charge durable, surtout en cas d’infection à H.pylori.
Quel rôle joue l’alimentation dans la prévention de la gastrite?
Une alimentation riche en fibres, légumes verts, probiotiques (yaourt, kéfir) renforce la barrière muqueuse. Éviter les repas très gras, épicés ou très acides limite l’irritation gastrique.
La gastrite peut‑elle évoluer vers un cancer de l’estomac?
Oui, surtout si l’infection à Helicobacter pylori persiste pendant des décennies. Un suivi endoscopique régulier est conseillé en cas de gastrite chronique.